La malattia polmonare può manifestarsi in diversi modi. Mr. Suphachai Praserdumrongchai/iStock tramite Getty Images Plus
"Non riesco più a fare quello che facevo prima."
As pneumologi e medici di terapia intensiva curando pazienti con malattie polmonari, abbiamo sentito molti dei nostri pazienti che si stanno riprendendo da COVID-19 dircelo anche mesi dopo la loro diagnosi iniziale. Sebbene possano essere sopravvissuti alla fase più pericolosa per la vita della loro malattia, devono ancora tornare alla loro linea di base pre-COVID-19, alle prese con attività che vanno dall'esercizio fisico intenso al fare il bucato.
Questi effetti persistenti, chiamati lungo COVID, hanno colpito il maggior numero di 1 adulto americano su 5 con diagnosi di COVID-19. Lungo COVID include a ampia gamma di sintomi come nebbia del cervello, affaticamento, tosse e mancanza di respiro. Questi sintomi possono derivare da danni o malfunzionamenti di più sistemi di organi, e comprendere le cause del COVID lungo è un obiettivo di ricerca speciale del Amministrazione Biden-Harris.
Non tutti i problemi respiratori sono legati ai polmoni, ma in molti casi il i polmoni sono colpiti. Osservare le funzioni di base dei polmoni e come possono essere influenzate dalla malattia può aiutare a chiarire cosa c'è all'orizzonte per alcuni pazienti dopo un'infezione da COVID-19.
Funzione polmonare normale
I funzione principale dei polmoni è quello di portare aria ricca di ossigeno nel corpo ed espellere l'anidride carbonica. Quando l'aria fluisce nei polmoni, viene portata in prossimità del sangue, dove l'ossigeno si diffonde nel corpo e l'anidride carbonica si diffonde all'esterno.
Questo processo, per quanto semplice possa sembrare, richiede una straordinaria coordinazione del flusso d'aria, o ventilazione, e del flusso sanguigno, o perfusione. Ci sono oltre 20 divisioni nelle vie aeree, a partire dalla trachea principale, o trachea, fino ai piccoli palloncini alla fine delle vie aeree, chiamati alveoli, che sono in stretto contatto con i vasi sanguigni.
Nel momento in cui una molecola di ossigeno arriva alla fine delle vie aeree, ce ne sono circa 300 milioni di questi piccoli alveoli in cui potrebbe finire, con una superficie totale di oltre 1,000 piedi quadrati (100 metri quadrati) dove avviene lo scambio gassoso.
La corrispondenza dei tassi di ventilazione e perfusione è fondamentale per la funzione polmonare di base e il danno ovunque lungo le vie aeree può portare a difficoltà respiratorie in vari modi.
Ostruzione: diminuzione del flusso d'aria
Una forma di malattia polmonare è l'ostruzione del flusso d'aria dentro e fuori il corpo.
Due cause comuni di menomazioni come queste sono la broncopneumopatia cronica ostruttiva e l'asma. In queste malattie, le vie aeree si restringono a causa del danno causato dal fumo, come è comune nella BPCO, o dell'infiammazione allergica, come è comune nell'asma. In entrambi i casi, i pazienti hanno difficoltà a soffiare aria dai polmoni.
I ricercatori hanno osservato un'ostruzione del flusso d'aria in corso in alcuni pazienti che si sono ripresi da COVID-19. Questa condizione è in genere trattata con inalatori che erogano farmaci che aprono le vie respiratorie. Tali trattamenti possono anche essere utili durante il recupero da COVID-19.
Restrizione: riduzione del volume polmonare
Un'altra forma di malattia polmonare è indicata come restrizione, o difficoltà ad espandere i polmoni. La restrizione diminuisce il volume dei polmoni e, di conseguenza, la quantità di aria che possono inspirare. La restrizione spesso deriva dalla formazione di tessuto cicatriziale, chiamato anche fibrosi, nei polmoni a causa di lesioni.
La fibrosi ispessisce le pareti degli alveoli, il che rende più difficile lo scambio di gas con il sangue. Questo tipo di cicatrici può verificarsi nelle malattie polmonari croniche, come fibrosi polmonare idiopatica, o come risultato di un grave danno polmonare in una condizione chiamata sindrome da distress respiratorio acuto, o ARDS.
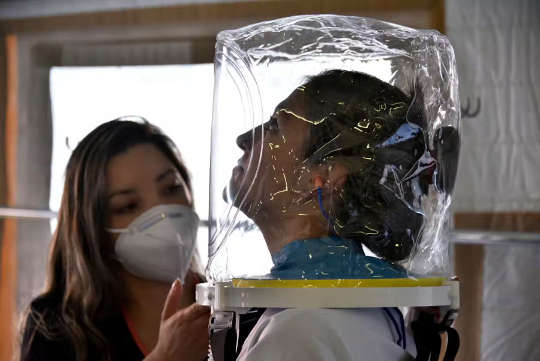
I pazienti con sindrome da distress respiratorio acuto dovuta a COVID-19 possono essere trattati con un casco che fornisce ossigeno, riducendo la necessità di intubazione. Guillermo Legaria/Stringer tramite Getty Images News
L'ARDS può essere causata da lesioni che hanno origine nei polmoni, come la polmonite, o da malattie gravi in altri organi, come la pancreatite. In giro 25% di pazienti che si riprendono dall'ARDS continuano a sviluppare una malattia polmonare restrittiva.
I ricercatori hanno anche scoperto che i pazienti che hanno recuperato da COVID-19, soprattutto quelli che avevano malattia grave, può successivamente sviluppare una malattia polmonare restrittiva. I pazienti COVID-19 che richiedono un ventilatore possono anche avere tassi di recupero simili a quelli per i quali è necessario un ventilatore altre condizioni. Il recupero a lungo termine della funzione polmonare in questi pazienti è ancora sconosciuto. I farmaci per il trattamento della malattia polmonare fibrotica dopo COVID-19 sono attualmente in corso test clinici.
Perfusione compromessa - diminuzione del flusso sanguigno
Infine, anche quando il flusso d'aria e il volume polmonare non sono influenzati, i polmoni non possono completare la loro funzione se il flusso sanguigno agli alveoli, dove avviene lo scambio di gas, è compromesso.
COVID-19 è associato a un aumento del rischio di coaguli di sangue. Se i coaguli di sangue viaggiano verso i polmoni, possono causare un pericolo di vita embolia polmonare che limita il flusso sanguigno ai polmoni.
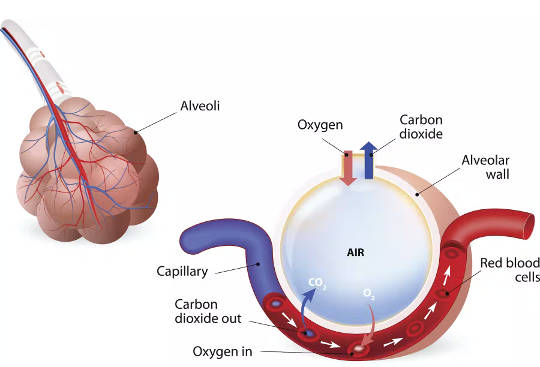
Gli alveoli dei polmoni sono dove l'ossigeno si diffonde nel flusso sanguigno e l'anidride carbonica si diffonde. ttsz / iStock tramite Getty Images Plus
A lungo termine, i coaguli di sangue possono anche causare problemi cronici con il flusso sanguigno ai polmoni, una condizione chiamata ipertensione polmonare tromboembolica cronica, o CTEPH. Soltanto Dal 0.5% all'3% dei pazienti che sviluppano un'embolia polmonare per ragioni diverse da COVID-19 continuano a sviluppare questo problema cronico. Tuttavia, ci sono prove che le infezioni gravi da COVID-19 possono farlo danneggiare i vasi sanguigni del polmone direttamente e alterare il flusso sanguigno durante il recupero.
Qual è il prossimo passo?
I polmoni possono funzionare in modo meno ottimale in questi tre modi generali e COVID-19 può portare a tutti loro. Ricercatori e medici stanno ancora cercando modi per trattare al meglio il danno polmonare a lungo termine osservato nel COVID lungo.
Per i medici, seguire da vicino i pazienti che si sono ripresi da COVID-19, in particolare quelli con sintomi persistenti, può portare a diagnosi più rapide di COVID lungo. I casi gravi di COVID-19 sono associati a tassi più elevati di COVID lungo. Altri fattori di rischio per lo sviluppo di COVID lungo includono il diabete di tipo 2 preesistente, la presenza di particelle virali nel sangue dopo l'infezione iniziale e alcuni tipi di funzione immunitaria anomala.
Per i ricercatori, il lungo COVID è un'opportunità per studiare i meccanismi sottostanti di come si sviluppano diversi tipi di condizioni polmonari che derivano dall'infezione da COVID-19. La scoperta di questi meccanismi consentirebbe ai ricercatori di sviluppare trattamenti mirati per accelerare il recupero e far sentire e respirare ancora una volta più pazienti come se fossero prima della pandemia.
Nel frattempo, tutti possono rimani aggiornato sulle vaccinazioni consigliate E l'uso misure preventive come una buona igiene delle mani e la mascheratura quando appropriato.
![]()
Informazioni sugli autori
Jeffrey M.Sturek, Professore Associato di Medicina, University of Virginia ed Alessandra Kadl, Assistant Professor di Medicina e Farmacologia, University of Virginia
Questo articolo è ripubblicato da The Conversation sotto una licenza Creative Commons. Leggi il articolo originale.
Libri correlati:
Il corpo tiene il punteggio: cervello mente e corpo nella guarigione del trauma
di Bessel van der Kolk
Questo libro esplora le connessioni tra trauma e salute fisica e mentale, offrendo spunti e strategie per la guarigione e il recupero.
Clicca per maggiori informazioni o per ordinare
Respiro: la nuova scienza di un'arte perduta
di Giacomo Nestore
Questo libro esplora la scienza e la pratica della respirazione, offrendo approfondimenti e tecniche per migliorare la salute fisica e mentale.
Clicca per maggiori informazioni o per ordinare
Il paradosso delle piante: i pericoli nascosti negli alimenti "sani" che causano malattie e aumento di peso
di Steven R. Gundry
Questo libro esplora i collegamenti tra dieta, salute e malattia, offrendo spunti e strategie per migliorare la salute e il benessere generale.
Clicca per maggiori informazioni o per ordinare
Il codice di immunità: il nuovo paradigma per la salute reale e l'antietà radicale
di Joel Green
Questo libro offre una nuova prospettiva sulla salute e l'immunità, attingendo ai principi dell'epigenetica e offrendo intuizioni e strategie per ottimizzare la salute e l'invecchiamento.
Clicca per maggiori informazioni o per ordinare
La guida completa al digiuno: guarisci il tuo corpo attraverso il digiuno intermittente, a giorni alterni e prolungato
del dottor Jason Fung e Jimmy Moore
Questo libro esplora la scienza e la pratica del digiuno offrendo spunti e strategie per migliorare la salute e il benessere generale.






















