Le proteine a forma di Y chiamate anticorpi sono vitali per attaccare e distruggere il virus. Dr_Microbe / Getty Images
Quando Al presidente Trump è stato diagnosticato il COVID-19, una delle terapie sperimentali all'avanguardia ha ricevuto una miscela di anticorpi monoclonali. Ma ora un vaccino presto sarà disponibile. Quindi altre terapie sono necessarie o preziose? E cos'è esattamente un anticorpo monoclonale?
Negli ultimi mesi, il pubblico ha saputo molti trattamenti utilizzato per combattere COVID-19. Un antivirale simile remdesivir inibisce la replicazione del virus nelle cellule umane. Plasma convalescente dal sangue di donatori che si sono ripresi da COVID-19 possono contenere anticorpi che sopprimono il virus e l'infiammazione. Gli steroidi piacciono desametasone può modificare e ridurre il pericoloso danno infiammatorio ai polmoni, rallentando così l'insufficienza respiratoria.
La FDA ha rilasciato l'autorizzazione all'uso di emergenza per L'anticorpo monoclonale di Eli Lilly, chiamato bamlanivimabe Regeneron stava aspettando il via libera della FDA per il suo trattamento con anticorpi. Gli anticorpi monoclonali sono particolarmente promettenti in terapia perché possono neutralizzare il virus SARS-CoV-2, che causa COVID-19, e bloccarne la capacità di infettare una cellula. Questo potrebbe essere un intervento salvavita nelle persone che non sono in grado di attivare una forte risposta immunitaria naturale al virus - quelle sopra i 65 anni o con condizioni esistenti che le rendono più vulnerabili.
Ho lavorato sanità pubblica e laboratori medici da decenni, specializzato nello studio di virus e altri microbi. Anche quando un vaccino per COVID-19 diventa disponibile, vedo un ruolo per la terapia con anticorpi monoclonali nel tenere sotto controllo la pandemia.
Perché dovremmo preoccuparci?
Fino a una grande percentuale di una popolazione ha l'immunità a una malattia infettiva - attraverso un vaccino o la diffusione incontrollata attraverso una comunità - il mondo deve fare affidamento su altre armi nella nostra guerra contro la pandemia COVID-19.

L'immunità della mandria si verifica quando la maggior parte della popolazione acquisisce l'immunità al virus attraverso la vaccinazione o l'infezione. Quando ciò accade, le persone vulnerabili che non possono essere vaccinate sono protette dalla "mandria". smodj / iStock / Getty Images Plus
Insieme alle terapie menzionate in precedenza, gli anticorpi monoclonali possono offrirci un altro strumento per neutralizzare il virus una volta che provoca un'infezione.
Questi anticorpi artificiali offrono al mondo la possibilità di un'immunoterapia simile all'uso di plasma convalescente ma con un'azione più mirata e precisa. Mentre un vaccino alla fine aiuterà a proteggere il pubblico, la vaccinazione non sarà un evento istantaneo, fornendo il vaccino al 100% della popolazione. Né sappiamo quanto sarà efficace.
Anche l'impatto di un vaccino non è istantaneo. Occorrono diverse settimane per generare una potente risposta anticorpale. Nel frattempo, gli anticorpi monoclonali potrebbero aiutare ad assorbire il virus che si sta moltiplicando nel corpo.
Anticorpo 101
Un anticorpo è una proteina a forma di Y prodotta naturalmente dal sistema immunitario del nostro corpo per prendere di mira qualcosa che è estraneo o non fa parte di te. Questi corpi estranei sono chiamati antigeni e possono essere trovati su allergeni, batteri e virus e su altre cose come le tossine o un organo trapiantato.
Un trattamento con anticorpi monoclonali imita la risposta immunitaria naturale del corpo e prende di mira agenti estranei, come un virus, che infettano o danneggiano le persone. Esistono anche anticorpi monoclonali che possiedono le aziende farmaceutiche progettato per colpire le cellule tumorali. Gli anticorpi monoclonali sono uno dei più potenti tipi di medicina. Nel 2019 sette dei primi 10 farmaci più venduti erano anticorpi monoclonali.
Per il presidente Trump, il trattamento sperimentale realizzato dall'azienda farmaceutica Regeneron includeva due anticorpi.
Tipicamente la proteina spike sul coronavirus si adatta perfettamente al recettore ACE2 sulle cellule umane, una proteina comune nelle cellule polmonari e in altri organi. Quando si verifica questa connessione, il virus è in grado di infettare le cellule e moltiplicarsi al loro interno. Ma gli anticorpi monoclonali possono rallentare o arrestare l'infezione legandosi alla proteina spike virale prima che raggiunga il recettore ACE2. Se ciò accade, il virus diventa innocuo perché non può più entrare nelle nostre cellule e riprodursi.
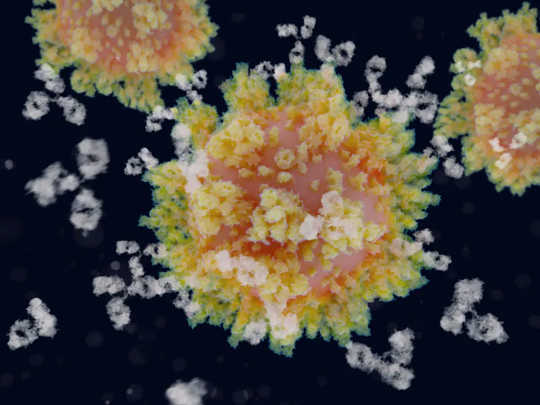
Quando gli anticorpi (bianchi) si legano alle proteine spike che coprono la superficie del virus, SARS-CoV-2 non può più infettare le cellule umane. JUAN GAERTNER / SCIENCE PHOTO LIBRARY / Getty Images
Come vengono creati gli anticorpi monoclonali?
Gli anticorpi monoclonali che neutralizzano il coronavirus lo sono complicato da fabbricare e produrre. Devono essere fatti all'interno di cellule prelevate dall'ovaia di un criceto e coltivate in giganteschi tini d'acciaio. Gli anticorpi prodotti da queste cellule devono quindi essere estratti e purificati. Purtroppo questi anticorpi monoclonali, da anni utilizzati per altre malattie, lo sono spesso abbastanza costoso.
I due anticorpi di Regeneron sono mirati alla proteina spike di SARS-CoV-2, le sporgenze sulla superficie del virus che gli conferiscono un aspetto simile a una corona e sono fondamentali per infettare le cellule umane.
Uno dei due anticorpi di Regeneron è una replica, o clone, di un anticorpo raccolto da una persona che si è ripresa da COVID-19. Il secondo anticorpo è stato identificato in un topo che è stato ingegnerizzato biologicamente per avere un sistema immunitario umano. Quando a questo topo è stata iniettata la proteina spike, il suo sistema immunitario umano ha generato anticorpi contro di essa. Uno degli anticorpi murini più efficaci è stato quindi raccolto e utilizzato per far parte di questa terapia.
La terapia con anticorpi monoclonali di Eli Lilly, bamlanivimab, è stato identificato da un campione di sangue prelevato da uno dei primi pazienti statunitensi che si sono ripresi da COVID-19.
Entrambe le società dispongono di una produzione su larga scala con robuste catene di approvvigionamento globali in atto per produrre gli anticorpi monoclonali, con molti siti di produzione globali per aumentare l'offerta. Eli Lilly l'ha fatto ha ricevuto l'approvazione della FDAe Regeneron è ancora in attesa di approvazione. Sfortunatamente, probabilmente ci sarà una carenza di anticorpi all'inizio delle approvazioni.
Anticorpi monoclonali più un vaccino
Gli anticorpi monoclonali saranno in grado di integrare i vaccini offrendo una rapida protezione contro le infezioni. Quando vengono somministrati a un individuo, gli anticorpi monoclonali forniscono una protezione istantanea per settimane o mesi. I vaccini richiedono più tempo per fornire protezione poiché devono sfidare il sistema immunitario. Ma il vantaggio di un vaccino è che di solito forniscono una protezione a lungo termine.
I prodotti Regeneron ed Eli Lilly vengono entrambi somministrati mediante iniezione endovenosa, dopodiché il paziente deve essere monitorato da professionisti sanitari. Dal momento che offrono una protezione immediata, le implicazioni per il trattamento o la protezione delle popolazioni ad alto rischio sono immense.
Questi medicinali hanno il potenziale per trattare i pazienti infetti o prevenire l'infezione dei servizi sanitari essenziali e dei professionisti della sanità pubblica in prima linea in questa pandemia. Gli anticorpi monoclonali potrebbero anche essere utili per le persone anziane, i bambini piccoli e le persone immunocompromesse per le quali i vaccini non funzionano o possono essere pericolosi.
L'autore
Rodney E. Rohde, professore di scienze di laboratorio clinico, Texas State University
Questo articolo è ripubblicato da The Conversation sotto una licenza Creative Commons. Leggi il articolo originale.
books_science






















